作者: 蔡昇達
乍暖還寒的時候,最容易中風。
氣溫下降的週末,一天做了兩台取栓術,皆是七十歲左右的男性,阻塞的是同一條血管,但結果卻大不相同。
A 先生,過去有高血壓及周邊動脈狹窄,曾於外院做過導管氣球撐開術,術後服用 Cilostazol,但今年八月後自行停藥。洗澡到一半倒下,太太發現馬上打 119 送本院急診,從症狀發生至抵達本院急診才 54 分鐘,立刻施打血栓溶解劑,腦部斷層確認左側中大腦動脈梗塞,立刻啟動經動脈腦血栓去除術,急診門口到股動脈穿刺時間 (Door to puncture time) 136 分鐘、症狀發生到股動脈穿刺時間 (Onset to puncture time) 190 分鐘,剛形成的腦血栓相當軟、加上血栓溶解劑助攻,很快即打通血管。
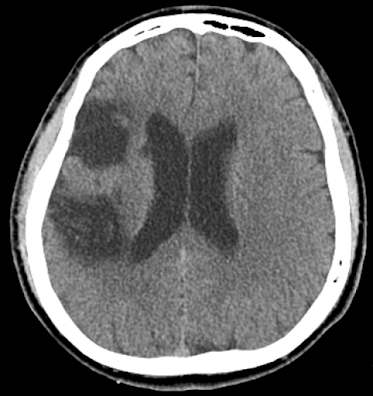
圖一、 左側中大腦動脈梗塞,送來得很早,左側有 95 mL 的半影區 (by RAPID software),表示腦細胞還未完全壞死,趕快打通血管可以救得回來
圖二、阻塞血管是近端的 M2 (anterior parietal branch),使用抽吸導管吸出血栓
圖三、術後核磁共振顯示左腦腦島區 (insula)中風,主要影響語言表達之功能,範圍不大
病人恢復迅速,四肢力氣已滿分、幾小時後即拔除氣管內管,僅存輕度的失語症,較複雜詞句表達困難,住院復健中。
同一天的 18 個小時後,B 先生,過去有高血壓但未規則服藥,右側無力、無法講話,未立即被發現,兩個多小時後太太才打 119 送醫,先至外院,再轉至本院做取栓術,從症狀發生到抵達本院急診檢傷已四個半小時 (Onset to door= 276 分鐘),我們迅速幫他準備做經動脈血栓去除術,進門到股動脈穿刺 (Door to puncture) 僅 64 分鐘,很快即到達病灶位置開始做抽吸,但因為時間已久,血栓變硬,抽吸三次、取栓支架拉三次,皆無法完整取出血栓,僅能部份打通血管,術中追蹤電腦斷層,即發現左腦已經變黑,大勢已去,就算最後打通也是救不回來,故提早結束取栓術。
圖四、一樣是左側中大腦動脈區域中風 (外院影像科的 CT perfusion, 此為 MTT)
圖五、術後核磁共振見左側額葉、頂葉區中風,範圍大很多,影響語言及右側手腳力氣
病人有恢復輕醒,偶爾可以聽從指令舉左手、左腳,但右半身完全無法動彈,還有漫漫復健長路要走。
2006 年,腦中風急性治療的大師,Jeffrey L. Saver 即發表文章說明「Time is Brain (時間就是腦細胞)」,刊登在 Stroke 雜誌,他用系統回顧的方法,計算出每分鐘約死亡 190 萬的腦細胞,至今該文章已被引用 1839 次、台灣腦中風學會也努力的辦理中風衛教,提醒民眾中風症狀,發生時要趕快送醫,但可惜的是,能在症狀剛發生就抵達急診的病人仍然太少。許多中風的病人來住院時常問高壓氧治療、靜脈雷射……等,但其實最重要的還是在症狀剛發生時趕快送醫,把握治療的黃金時間!
最後還是要提醒,碰到家人、朋友發生疑似腦中風的症狀,要馬上送至醫院急診室,不要先去睡一覺看會不會好,感冒睡一覺會好,腦中風通常不會好!那什麼是腦中風的症狀呢?最好記的是「辛辛那提中風指標」,口訣「FAST」,臉部是否歪斜 (Face)、手臂是否無力下垂 (Arm)、講話是否不清楚 (Speech)?若有發生三者任何一項,就要趕快打電話求救 (Time to call)。